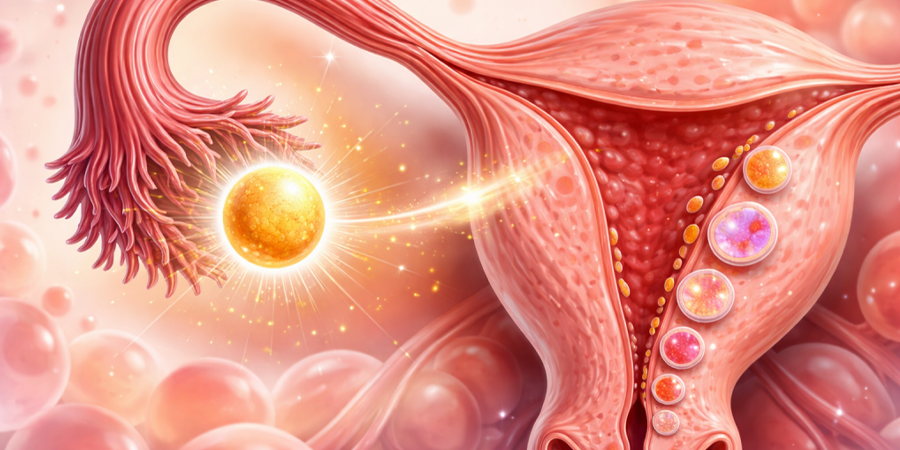
Der Eisprung ist der Moment, in dem eine reife Eizelle aus dem Eierstock in den Eileiter freigesetzt wird, wo sie auf Spermien treffen und befruchtet werden kann. Die Veranstaltung dauert von Anfang bis Ende etwa 24 Stunden. In einem typischen 28-Tage-Zyklus findet der Eisprung am 14. Tag statt. Typische Zyklen sind jedoch statistische Abstraktionen – reale Körper weichen ab und der Zeitpunkt des Eisprungs variiert selbst bei Menschen, die ihre Periode als regelmäßig betrachten.
Der Prozess beinhaltet eine Abfolge hormoneller Veränderungen, die im Gehirn beginnen. Es ist kein Schalter, der einmal im Monat umgelegt wird. Es ist eine Kaskade, die sich über Tage entfaltet. Zu wissen, wie der Eisprung funktioniert, gibt einer Person die Möglichkeit, die Signale ihres Körpers zu lesen, unabhängig davon, ob sie schwanger werden möchte, eine Schwangerschaft vermeiden möchte oder einfach nur wiederkehrende Symptome wie Schmerzen in der Zyklusmitte oder Stimmungsschwankungen verstehen möchte.
Wie der Eierstock eine Eizelle vorbereitet: die Follikelphase
Der Eierstock speichert die Eier nicht lose. Jede unreife Eizelle lebt in einem Follikel – einem kleinen, mit Flüssigkeit gefüllten Sack. Bei der Geburt enthalten die Eierstöcke etwa ein bis zwei Millionen Follikel. Bis zur Pubertät sinkt die Zahl auf etwa 300.000. Im Laufe des Lebens kommt es nur bei 300 bis 500 zum Eisprung. Der Rest unterliegt einer Atresie, einem natürlichen Degenerationsprozess.
Zu Beginn jedes Zyklus schüttet die Hypophyse follikelstimulierendes Hormon (FSH) aus. FSH regt das Wachstum mehrerer Follikel im Eierstock an. Sie beginnen bei einem Durchmesser von 2–5 Millimetern. Innerhalb von fünf bis sieben Tagen überholt ein Follikel die anderen. Es wird zum dominanten Follikel, der eine Größe von 18–25 Millimetern erreichen kann, bevor er platzt. Die anderen hören auf zu wachsen und werden resorbiert.
Der dominante Follikel produziert Östradiol, eine Form von Östrogen. Steigende Östradiolspiegel signalisieren eine Verdickung der Gebärmutterschleimhaut. Sie geben auch eine Rückmeldung an das Gehirn und lösen schließlich einen Anstieg des luteinisierenden Hormons (LH) aus. Der LH-Anstieg ist das chemische Ereignis, das den Eisprung auslöst.
Der LH-Anstieg und der Bruch: Wie der Eisprung Minute für Minute aussieht
Der LH-Anstieg beginnt etwa 24–36 Stunden vor dem Eisprung. Es destabilisiert die Follikelwand, indem es Enzyme aktiviert, die Kollagen abbauen. Der Follikel schwillt an. Seine äußere Membran dehnt sich, bis sie reißt. Das Ei wird, umgeben von einer Ansammlung von Stützzellen, dem sogenannten Cumulus oophorus, in die Bauchhöhle ausgestoßen. Die Fimbrien – fingerartige Vorsprünge am Ende des Eileiters – fegen die Eizelle hinein.
Die Veröffentlichung ist nicht explosiv. Es ist ein langsamer Schleim, der mehrere Minuten anhält. Manche Leute spüren es. Die Empfindung wird Mittelschmerz genannt, aus dem Deutschen für „mittlerer Schmerz“. Sie lokalisiert sich im linken oder rechten Unterbauch, je nachdem, welcher Eierstock den Eisprung hat. Der Schmerz dauert einige Minuten bis einige Stunden. In einer 2019 in Human Reproduktion veröffentlichten Studie berichteten 40 % der Teilnehmer über Ovulationsschmerzen in mindestens einem Zyklus. In den meisten Fällen handelte es sich um einen dominanten Follikel, der größer als 20 Millimeter war.
Zeitpunkt und fruchtbares Fenster: Wie lange lebt die Eizelle?
Nach der Freisetzung überlebt das Ei 12 bis 24 Stunden. Im Gegensatz dazu können Spermien unter günstigen Bedingungen bis zu fünf Tage im weiblichen Fortpflanzungstrakt überleben. Diese Asymmetrie schafft das fruchtbare Fenster: Geschlechtsverkehr in den fünf Tagen vor dem Eisprung und am Tag des Eisprungs selbst kann zu einer Schwangerschaft führen. Die höchste Wahrscheinlichkeit einer Empfängnis liegt an den zwei Tagen vor dem Eisprung und am Tag, an dem er stattfindet.
Mehrere Methoden helfen bei der Identifizierung des fruchtbaren Fensters:
- LH-Urintests. Rezeptfreie Streifen erkennen den LH-Anstieg 24–36 Stunden vor dem Eisprung. Ein positives Ergebnis bedeutet, dass der Eisprung unmittelbar bevorsteht.
- Basaltemperatur. Progesteron, das nach dem Eisprung freigesetzt wird, erhöht die Körpertemperatur um 0,3–0,6 °C. Da die Verschiebung gering ist, ist für die Messung ein auf zwei Dezimalstellen genaues Thermometer erforderlich, das jeden Morgen vor dem Aufstehen gemessen wird.
- Zervixschleim. Unter Östrogen wird der Schleim klar, glitschig und dehnbar – ähnelt rohem Eiweiß. Diese Konsistenz erleichtert den Spermientransport. Nach dem Eisprung macht Progesteron den Schleim dick und undurchsichtig.
- Zervixposition. Während des fruchtbaren Fensters hebt sich der Gebärmutterhals, wird weicher und öffnet sich leicht. Selbstprüfung erfordert Übung, um Veränderungen zuverlässig zu interpretieren.
- Ultraschall-Follikulometrie. Eine Reihe transvaginaler Ultraschalluntersuchungen verfolgt das Follikelwachstum und bestätigt den Bruch. Wird hauptsächlich zur Fruchtbarkeitsbehandlung verwendet.
Was passiert, nachdem sich der Follikel geleert hat: die Lutealphase
Der leere Follikel verschwindet nicht. Unter dem Einfluss von LH wandelt es sich in den Corpus luteum um, eine temporäre endokrine Drüse. Der Gelbkörper sondert etwa 10–14 Tage lang Progesteron – und in geringerem Maße Östrogen – ab. Progesteron stabilisiert die Gebärmutterschleimhaut und macht sie empfänglich für eine befruchtete Eizelle.
Wenn keine Schwangerschaft eintritt, degeneriert der Gelbkörper. Progesteron-Tropfen. Die Gebärmutterschleimhaut löst sich. Die Menstruation beginnt. Kommt es zu einer Schwangerschaft, produziert der sich entwickelnde Embryo menschliches Choriongonadotropin (hCG), das dem Gelbkörper signalisiert, weiterhin Progesteron zu produzieren, bis die Plazenta etwa in der 8.–10. Schwangerschaftswoche die Kontrolle übernimmt.
„Der Eisprung ist kein Gesundheitssymptom. Er ist das Zeichen dafür, dass der komplexe Dialog zwischen Gehirn, Eierstock und Gebärmutter funktioniert. Wenn dieser Dialog unterbrochen wird, geschieht dies selten stillschweigend.“ — Dr. Eve Feinberg, reproduktive Endokrinologin, Northwestern University
Anovulations- und Zyklusstörungen: Wenn der Eisprung ausbleibt
Eine Anovulation – ein Zyklus ohne Eisprung – kommt bei Erwachsenen in etwa 10–18 % der Menstruationszyklen vor und bei Jugendlichen und Menschen in der Perimenopause deutlich häufiger. Gelegentliche Anovulationen sind normal. Chronische Anovulation weist auf eine Grunderkrankung hin:
- Polyzystisches Ovarialsyndrom (PCOS). Betrifft 8–13 % der Menschen im gebärfähigen Alter. Hohe Androgenspiegel stören die Follikelreifung. Es entwickeln sich mehrere kleine Follikel, aber keiner wird dominant. LH ist oft chronisch erhöht, was zu einer Störung der Hypophysen-Eierstock-Achse führt.
- Hypothalamus-Amenorrhoe. Das Gehirn reguliert die GnRH-Impulse als Reaktion auf ein Energiedefizit herunter. Wird bei Sportlern, Menschen mit Essstörungen oder bei hohem Stress beobachtet. FSH und LH sinken. Follikel bleiben inaktiv.
- Hyperprolaktinämie. Überschüssiges Prolaktin unterdrückt GnRH. Zu den Ursachen gehören Hypophysentumoren, Medikamente und Hypothyreose.
- Vorzeitige Ovarialinsuffizienz. Follikeldepletion vor dem 40. Lebensjahr. FSH ist hoch, Östradiol niedrig. Der Eisprung ist selten oder fehlt.
Eisprung im Laufe des Lebens
Der Eisprung ist keine lebenslange Konstante. In den ersten 1–2 Jahren nach der Menarche kommt es häufig zu anovulatorischen Zyklen, da sich die Hypothalamus-Hypophysen-Ovar-Achse noch in der Reifung befindet. Mit Anfang 20 wird der Eisprung regelmäßiger. Im Alter zwischen 35 und 40 nimmt der verbleibende Follikelpool ab und die Zyklen verkürzen sich – die Follikelphase wird komprimiert. Die Perimenopause, die 5–10 Jahre vor der letzten Periode beginnen kann, ist durch einen unregelmäßigen Eisprung gekennzeichnet, der von anovulatorischen Zyklen unterbrochen wird. Das letzte Ovulationsereignis kann Jahre vor der letzten Menstruationsperiode auftreten, obwohl es außerhalb prospektiver Studien unmöglich ist, es genau zu bestimmen.
Erkennung des Eisprungs und reproduktive Autonomie
Das Verständnis des Eisprungs ist nicht nur eine medizinische oder fruchtbarkeitsbezogene Angelegenheit. Es hat praktische Auswirkungen auf die Empfängnisverhütung, die Gesundheitsüberwachung und die Diagnose endokriner Störungen. Vor dem 20. Jahrhundert war der Zeitpunkt des Eisprungs der Wissenschaft unbekannt. Im Jahr 1929 identifizierten Kyusaku Ogino in Japan und Hermann Knaus in Österreich unabhängig voneinander die Lutealphase als auf etwa 14 Tage festgelegt, wobei der Eisprung der Menstruation vorausgeht. Aus dieser Entdeckung entstand die Rhythmusmethode, der erste systematische Versuch zur Fruchtbarkeitserkennung.
Moderne Methoden zur Fruchtbarkeitserkennung kombinieren mehrere Indikatoren – Schleim, Temperatur, Veränderungen am Gebärmutterhals – um den Eisprung mit einer Wirksamkeit von bis zu 99 % zur Empfängnisverhütung zu erkennen, wenn sie richtig angewendet werden, so eine Studie aus dem Jahr 2007 in Human Reproduktion. Allerdings führt die typische Verwendung zu einer geringeren Wirksamkeit, da die tägliche Nachverfolgung Kontinuität und Training erfordert. Apps, die das fruchtbare Fenster ausschließlich auf der Grundlage von Kalenderdaten vorhersagen, sind weniger zuverlässig als Methoden, die physiologische Marker in Echtzeit verwenden.
Warum der Eisprung über die Fortpflanzung hinaus wichtig ist
Der Eisprung bewirkt mehr als nur die Freisetzung einer Eizelle. Der präovulatorische Anstieg des Östradiols beeinflusst die Serotonin- und Dopaminwege, was Stimmungs- und Energieschwankungen in der Mitte des Zyklus erklären kann. Das Progesteron des Corpus luteum beeinflusst den Schlaf, die Flüssigkeitsretention und die Körpertemperatur. Der Ovulationszyklus ist ein lebenswichtiges Zeichen – das American College of Obstetricians and Gynecologists erkennt ihn neben Blutdruck und Puls als Indikator für die allgemeine Gesundheit an. Ein regelmäßiger Eisprung signalisiert, dass das neuroendokrine System funktioniert. Sein Fehlen ist ein Anlass zur Untersuchung.
Jahrzehntelang konzentrierte sich die medizinische Forschung auf die Menstruation und ignorierte dabei den Eisprung. Dieser Fokus verschiebt sich. Im Jahr 2021 starteten die US-amerikanischen National Institutes of Health eine groß angelegte prospektive Studie zur Verfolgung der Ovulationsfunktion bei 5.000 Teilnehmern über einen Zeitraum von fünf Jahren mit dem Ziel, Referenzbereiche festzulegen und frühe Biomarker des reproduktiven Alterns zu identifizieren. Die Daten werden Einfluss darauf haben, wie wir die Frühwarnzeichen von Herz-Kreislauf-Erkrankungen, Osteoporose und kognitivem Verfall verstehen – alle im Zusammenhang mit dem Zeitpunkt der Seneszenz der Eierstöcke.
Der Eisprung ist nicht nur ein Fruchtbarkeitsereignis. Es handelt sich um einen monatlichen Bericht des Gremiums. Das Lesen dieses Berichts ist eine der direktesten Möglichkeiten, wie eine Person ihre Gesundheit Zyklus für Zyklus beurteilen kann.