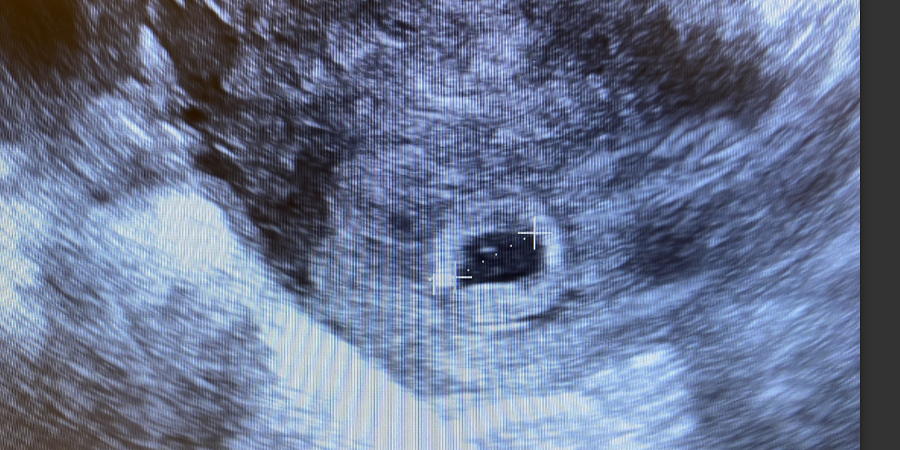
Au cours des huit premières semaines de grossesse, l'échographie répond à une courte liste de questions. La grossesse se déroule-t-elle à l'intérieur de l'utérus ? Y a-t-il un ou plusieurs embryons ? Le cœur bat-il ? Les réponses se déroulent dans une séquence prévisible qui correspond presque heure par heure au développement embryonnaire. Comprendre ce qui devrait être visible chaque semaine permet d'interpréter ce que l'analyse montre — et ce qu'elle ne peut pas encore montrer.
Pourquoi l'échographie précoce existe-t-elle
L'échographie en début de grossesse est devenue cliniquement utile dans les années 1980 avec l'introduction des transducteurs transvaginaux. La fréquence plus élevée et la proximité plus proche des structures pelviennes ont permis une résolution que les sondes abdominales ne pouvaient pas atteindre. Aujourd'hui, le scanner transvaginal est la norme pour les grossesses de moins de 10 semaines. Il visualise des structures aussi petites que 2 millimètres.
Les indications d'un scanner avant 12 semaines incluent la confirmation de la localisation intra-utérine, la datation de la grossesse, l'investigation des saignements ou des douleurs et l'évaluation de la viabilité chez les patientes ayant des antécédents de fausse couche ou de grossesse extra-utérine. En procréation assistée, l'échographie précoce est courante car la date exacte du transfert d'embryon est connue, ce qui permet de suivre le développement avec précision.
Le sac gestationnel : semaine 5
À 5 semaines — à compter du premier jour des dernières règles, soit environ 21 jours après la conception — le sac gestationnel devient visible. Il apparaît comme un petit cercle noir rempli de liquide dans l’endomètre épaissi. Le sac mesure à ce stade 2 à 4 millimètres de diamètre moyen. Sa présence confirme une grossesse intra-utérine et exclut une grossesse extra-utérine dans la plupart des cas, bien qu'un pseudo-sac puisse parfois imiter la réalité.
Le sac se forme à partir de la cavité du blastocyste et est entouré d'un double anneau de tissu échogène : la caduque capsulaire et la caduque pariétale. Ce signe du double sac décidual est un marqueur fiable de grossesse intra-utérine. Son absence fait suspecter un pseudo-sac associé à une grossesse extra-utérine.
Au bout de 5,5 semaines, le sac vitellin devrait apparaître à l'intérieur du sac gestationnel. Il ressemble à un petit cercle blanc, généralement de 3 à 6 millimètres de diamètre. Le sac vitellin fournit des nutriments à l’embryon avant le développement du placenta et constitue le premier site de formation des cellules sanguines. Sa présence confirme que la grossesse se développe. Si le sac gestationnel atteint un diamètre moyen de 20 millimètres sans sac vitellin visible, la grossesse n'est probablement pas viable. Si le sac dépasse 25 millimètres sans embryon, le diagnostic de grossesse anembryonnaire est posé.
"L'échographie précoce n'a pas pour but de rassurer. Il s'agit de recueillir des preuves anatomiques. Chaque semaine, on pose une question spécifique. La réponse est visible ou elle ne l'est pas." — Dr Beryl Benacerraf, radiologue diagnostique, Harvard Medical School
L'embryon apparaît : semaine 6
A 6 semaines, l'embryon devient visible. Il se trouve à un pôle du sac vitellin, mesurant 2 à 4 millimètres de longueur couronne-croupe. À ce stade, l’embryon est une ligne droite ou légèrement incurvée : pas de membres, pas de visage, pas d’organes visibles. Mais en son centre, un scintillement apparaît sur l'écran.
L'activité cardiaque commence entre 5,5 et 6,5 semaines. Le cœur est à ce stade un simple tube, non encore plié en quatre chambres. Il bat parce que les cellules du stimulateur cardiaque de l'oreillette primitive génèrent des impulsions électriques spontanées. Le rythme est généralement de 90 à 110 battements par minute à 6 semaines. Une fréquence cardiaque inférieure à 90 à ce stade comporte un risque accru de fausse couche. Un taux supérieur à 100 est rassurant.
L'échographie transvaginale détecte l'activité cardiaque lorsque l'embryon atteint 2 à 4 millimètres de longueur. Si un embryon mesurant 5 millimètres n'a pas de battement de coeur visible, les directives de la Society of Radiologists in Ultrasound recommandent une analyse de suivi une semaine avant de diagnostiquer la mort embryonnaire. Si l'embryon mesure 7 millimètres ou plus sans activité cardiaque, le diagnostic de fausse couche est définitif.
Croissance rapide : semaine 7
À 7 semaines, l'embryon double de taille par rapport à la semaine 6. La longueur couronne-croupe atteint 9 à 14 millimètres. La fréquence cardiaque s'accélère jusqu'à 120 à 160 battements par minute. Le tube cardiaque a fait une boucle – une étape critique qui crée l'asymétrie nécessaire au développement ultérieur de quatre chambres.
De nouvelles structures apparaissent. La cavité amniotique se sépare de la cavité choriale, devenant ainsi l'espace rempli de liquide qui entourera le fœtus pour le reste de la grossesse. Avant cette séparation, l'embryon flotte dans un espace réduit ; après, il se déplace librement dans l'amnios. Le rhombencéphale – le cerveau postérieur de l'embryon – devient visible sous la forme d'un espace kystique à l'arrière de la tête. C'est le quatrième ventricule du cerveau en développement. Son apparition est normale vers 7 à 8 semaines et ne doit pas être confondue avec une anomalie kystique.
Le cordon ombilical commence à se former. Deux artères ombilicales et une veine relient l'embryon au placenta en développement. L'examen Doppler de l'artère ombilicale n'est pas réalisé à ce stade car la circulation de l'embryon est trop fragile et une exposition énergétique inutile doit être évitée.
Prendre forme : semaine 8
À 8 semaines, l'embryon mesure 16 à 22 millimètres, soit à peu près la taille d'une framboise. Le terme « embryon » s'applique toujours ; « fœtus » commence à 10 semaines. Mais l'apparence à l'échographie a radicalement changé en sept jours.
Les bourgeons des membres qui étaient à peine visibles à 7 semaines s'allongent désormais. Les bourgeons des membres supérieurs présentent une forme de pagaie qui deviendra la main. Les bourgeons des membres inférieurs sont légèrement en retard de développement. La tête est disproportionnée et occupe près de la moitié de la longueur totale. Le visage commence à se former : les placodes du cristallin, qui deviendront les yeux, apparaissent sous forme de petites taches sombres. Les processus maxillaires et mandibulaires qui fusionneront dans la mâchoire supérieure et inférieure sont visibles.
L'intestin moyen hernie jusqu'à la base du cordon ombilical. Il s’agit d’une hernie intestinale physiologique, un événement normal entre 8 et 10 semaines. La cavité abdominale se développe trop lentement pour accueillir l’intestin qui s’allonge rapidement, de sorte que l’intestin se développe temporairement à l’extérieur du corps. Il revient et tourne dans sa position finale à la semaine 12. Il est normal de constater une hernie à 8 semaines. Le voir après 12 semaines peut indiquer une omphalocèle.
La fréquence cardiaque culmine à ce stade, atteignant souvent 170 à 180 battements par minute. L'activité cardiaque devrait être facilement visible sur l'échographie transabdominale au bout de 8 semaines, bien que l'imagerie transvaginale fournisse toujours des détails supérieurs.
Ce qui ne peut pas encore être vu
Comprendre les limites de l'échographie précoce est aussi important que de savoir ce qu'elle montre. Entre 5 et 8 semaines, les éléments suivants ne peuvent pas être évalués :
- Anatomie fœtale en détail. Les quatre cavités du cœur, le corps calleux, le diaphragme et les doigts ne sont pas suffisamment bien formés pour être évalués. Les analyses anatomiques détaillées attendent entre 18 et 22 semaines.
- Sexe fœtal. Les organes génitaux externes sont identiques chez les embryons mâles et femelles jusqu'à environ 11 semaines. Toute affirmation concernant la détermination du sexe avant 12 semaines est une spéculation basée sur l'angle du tubercule génital, une méthode avec une précision limitée.
- Anormalités chromosomiques. La mesure de la clarté nucale nécessite une longueur couronne-croupe de 45 à 84 millimètres, correspondant à 11 à 13 semaines et 6 jours. L'échographie précoce ne peut pas remplacer le dépistage au premier trimestre.
- Fonction placentaire. Le placenta est visible comme une zone épaissie de la paroi du sac gestationnel, mais son efficacité et sa position par rapport au col ne peuvent être déterminées que plus tard. Un placenta bas à 8 semaines n'a aucun sens car le segment utérin inférieur ne s'est pas formé.
Résumé : à quoi s'attendre semaine après semaine
- Semaine 5. Sac gestationnel visible, 2 à 4 mm. Le sac vitellin apparaît en fin de semaine. Pas encore d'embryon. Le double signe du sac décidu confirme la localisation intra-utérine.
- Semaine 6. L'embryon apparaît, de 2 à 4 mm. L'activité cardiaque commence, 90-110 bpm. Si l'embryon mesure ≥ 7 mm sans battement de coeur, une fausse couche est diagnostiquée.
- Semaine 7. Embryon de 9 à 14 mm. Fréquence cardiaque 120-160 bpm. Rhombencéphale visible. La cavité amniotique se sépare. Des bourgeons de membres émergent.
- Semaine 8. Embryon de 16 à 22 mm. La fréquence cardiaque culmine entre 170 et 180 bpm. Une hernie intestinale physiologique apparaît. Placodes du cristallin et processus de la mâchoire visibles. Bourgeons de membres en forme de pagaie.
Datation de la grossesse par échographie
La longueur couronne-croupe mesurée entre 6 et 12 semaines est la méthode la plus précise pour dater la grossesse. La marge d'erreur est de ±3 à 5 jours. Après 12 semaines, la datation par périmètre crânien et longueur du fémur devient moins précise car la variation individuelle de la croissance augmente. Si la date de l’échographie diffère de la date des dernières règles de plus de 5 jours avant 9 semaines, la date de l’échographie prévaut. Si la différence est supérieure à 7 jours entre 9 et 14 semaines, la date de l'échographie prévaut également.
Dans les grossesses conçues par fécondation in vitro, l'âge gestationnel est calculé à partir de la date de transfert d'embryon et non à partir de la dernière période menstruelle. Un transfert de blastocyste au 5ème jour le 1er janvier correspond à un âge gestationnel de 2 semaines et 5 jours au jour du transfert. La formule est la date de transfert plus 14 jours pour les embryons au jour 3, ou la date de transfert plus 19 jours pour les blastocystes au jour 5.
Quand le scan soulève des questions
Une échographie précoce produit parfois des résultats peu concluants plutôt que diagnostiques. Un sac sans sac vitellin à 5 semaines est peut-être tout simplement trop tôt. Une fréquence cardiaque lente à 6 semaines peut se normaliser une semaine plus tard. Un écart entre la taille du sac et la longueur couronne-croupe peut être résolu. La seule façon de distinguer une grossesse trop précoce d'une grossesse qui échoue est une analyse en série 7 à 10 jours plus tard.
Les directives mettent l'accent sur la prudence. La Société internationale d'échographie en obstétrique et gynécologie recommande que le diagnostic d'échec précoce de grossesse soit posé uniquement lorsque des critères stricts sont remplis : diamètre moyen du sac ≥ 25 mm sans embryon, ou embryon ≥ 7 mm sans activité cardiaque. Tout ce qui est en dessous de ces seuils nécessite un suivi.
L'échographie en début de grossesse est un outil d'anatomie et non de prophétie. Ce qu'il montre à 5, 6, 7 et 8 semaines, c'est l'architecture du développement – les structures qui doivent apparaître en séquence pour qu'une grossesse se poursuive. Chaque semaine répond à une question spécifique et chaque réponse réduit l'incertitude. Une image complète prend du temps.