गर्भावस्था के पहले आठ हफ्तों में, अल्ट्रासाउंड प्रश्नों की एक छोटी सूची का उत्तर देता है। क्या गर्भावस्था गर्भाशय के अंदर है? क्या वहाँ एक भ्रूण है या अधिक? क्या दिल धड़क रहा है? उत्तर एक पूर्वानुमानित क्रम में सामने आते हैं जो भ्रूण के विकास से लगभग हर घंटे मेल खाता है। यह समझने से कि प्रत्येक सप्ताह क्या दिखाई देना चाहिए, यह समझने में मदद मिलती है कि स्कैन क्या दिखाता है - और यह अभी तक क्या नहीं दिखा सकता है।
प्रारंभिक अल्ट्रासाउंड आखिर क्यों मौजूद है
ट्रांसवजाइनल ट्रांसड्यूसर की शुरुआत के साथ 1980 के दशक में प्रारंभिक गर्भावस्था का अल्ट्रासाउंड चिकित्सकीय रूप से उपयोगी हो गया। उच्च आवृत्ति और पैल्विक संरचनाओं की निकटता ने ऐसे समाधान की अनुमति दी जो पेट की जांच हासिल नहीं कर सकी। आज, ट्रांसवजाइनल स्कैनिंग 10 सप्ताह से कम के गर्भधारण के लिए मानक है। यह 2 मिलीमीटर जितनी छोटी संरचनाओं की कल्पना करता है।
12 सप्ताह से पहले स्कैनिंग के संकेतों में अंतर्गर्भाशयी स्थान की पुष्टि करना, गर्भावस्था की तारीख तय करना, रक्तस्राव या दर्द की जांच करना और गर्भपात या अस्थानिक गर्भावस्था के इतिहास वाले रोगियों में व्यवहार्यता का आकलन करना शामिल है। सहायक प्रजनन में, प्रारंभिक अल्ट्रासाउंड नियमित है क्योंकि भ्रूण स्थानांतरण की सटीक तारीख ज्ञात होती है, जिससे विकास को सटीकता के साथ ट्रैक करना संभव हो जाता है।
गर्भकालीन थैली: सप्ताह 5
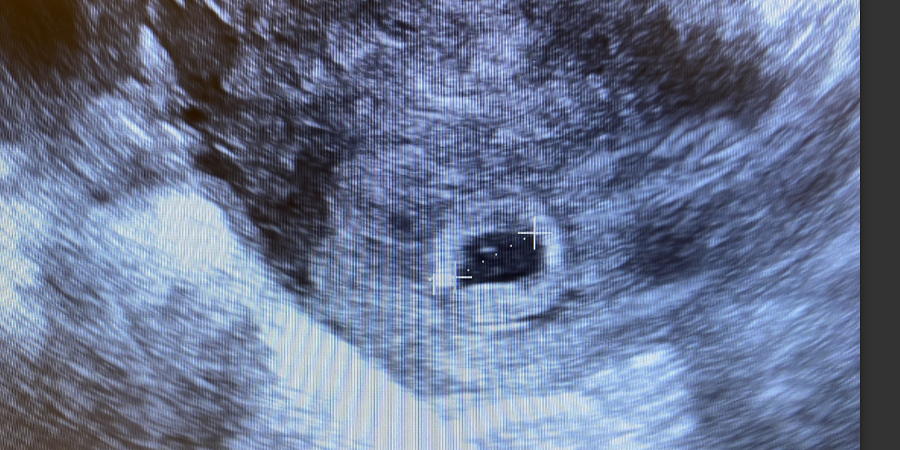
5 सप्ताह में - अंतिम मासिक धर्म के पहले दिन से गिना जाता है, जिसका अर्थ है गर्भधारण के लगभग 21 दिन बाद - गर्भकालीन थैली दिखाई देने लगती है। यह गाढ़े एंडोमेट्रियम के भीतर एक छोटे, काले, तरल पदार्थ से भरे घेरे के रूप में दिखाई देता है। इस स्तर पर थैली का औसत व्यास 2 से 4 मिलीमीटर होता है। इसकी उपस्थिति अंतर्गर्भाशयी गर्भावस्था की पुष्टि करती है और ज्यादातर मामलों में एक अस्थानिक गर्भावस्था को खारिज करती है, हालांकि एक छद्मकोश कभी-कभी वास्तविक चीज़ की नकल कर सकता है।
थैली ब्लास्टोसिस्ट गुहा से बनती है और इकोोजेनिक ऊतक की दोहरी रिंग से घिरी होती है - डेसीडुआ कैप्सुलरिस और डेसीडुआ पैरिटेलिस। यह दोहरा पर्णपाती थैली चिन्ह अंतर्गर्भाशयी गर्भावस्था का एक विश्वसनीय मार्कर है। इसकी अनुपस्थिति एक्टोपिक गर्भावस्था से जुड़े स्यूडोसैक का संदेह पैदा करती है।
5.5 सप्ताह तक, जर्दी थैली गर्भकालीन थैली के अंदर दिखाई देनी चाहिए। यह एक छोटे सफेद वृत्त जैसा दिखता है, आमतौर पर इसका व्यास 3 से 6 मिलीमीटर होता है। नाल के विकसित होने से पहले जर्दी थैली भ्रूण को पोषक तत्व प्रदान करती है और रक्त कोशिका निर्माण का पहला स्थान है। इसकी उपस्थिति इस बात की पुष्टि करती है कि गर्भावस्था विकसित हो रही है। यदि गर्भकालीन थैली स्पष्ट जर्दी थैली के बिना 20 मिलीमीटर के औसत व्यास तक पहुंच जाती है, तो गर्भावस्था संभवतः व्यवहार्य नहीं है। यदि भ्रूण के बिना थैली 25 मिलीमीटर से अधिक हो जाती है, तो एंब्रायोनिक गर्भावस्था का निदान किया जाता है।
"प्रारंभिक अल्ट्रासाउंड आश्वासन के बारे में नहीं है। यह शारीरिक साक्ष्य इकट्ठा करने के बारे में है। प्रत्येक सप्ताह एक विशिष्ट प्रश्न पूछता है। उत्तर दिखाई देता है या नहीं।" - डॉ. बेरिल बेनसेर्राफ, डायग्नोस्टिक रेडियोलॉजिस्ट, हार्वर्ड मेडिकल स्कूल
भ्रूण प्रकट होता है: सप्ताह 6
छह सप्ताह में, भ्रूण दिखाई देने लगता है। यह जर्दी थैली के एक ध्रुव पर बैठता है, जिसकी क्राउन-रंप लंबाई 2 से 4 मिलीमीटर होती है। इस चरण में भ्रूण एक सीधी या थोड़ी घुमावदार रेखा है - कोई अंग नहीं, कोई चेहरा नहीं, कोई दृश्यमान अंग नहीं। लेकिन इसके केंद्र में, स्क्रीन पर एक झिलमिलाहट दिखाई देती है।
हृदय गतिविधि 5.5 और 6.5 सप्ताह के बीच शुरू होती है। इस बिंदु पर हृदय एक साधारण ट्यूब है, जो अभी तक चार कक्षों में नहीं मुड़ी है। यह धड़कता है क्योंकि आदिम अलिंद में पेसमेकर कोशिकाएं सहज विद्युत आवेग उत्पन्न करती हैं। आमतौर पर 6 सप्ताह में दर 90 से 110 बीट प्रति मिनट होती है। इस स्तर पर हृदय गति 90 से नीचे होने पर गर्भपात का खतरा बढ़ जाता है। 100 से ऊपर की दर आश्वस्त करने वाली है।
जब भ्रूण की लंबाई 2 से 4 मिलीमीटर तक पहुंच जाती है तो ट्रांसवजाइनल अल्ट्रासाउंड हृदय संबंधी गतिविधि का पता लगाता है। यदि 5 मिलीमीटर मापने वाले भ्रूण में कोई स्पष्ट दिल की धड़कन नहीं है, तो अल्ट्रासाउंड में रेडियोलॉजिस्ट सोसायटी के दिशानिर्देश भ्रूण की मृत्यु का निदान करने से पहले एक सप्ताह में अनुवर्ती स्कैन की सलाह देते हैं। यदि भ्रूण हृदय गतिविधि के बिना 7 मिलीमीटर या उससे अधिक मापता है, तो गर्भपात का निदान निश्चित है।
तीव्र वृद्धि: सप्ताह 7
7वें सप्ताह में, भ्रूण का आकार 6वें सप्ताह की तुलना में दोगुना हो जाता है। क्राउन-रंप की लंबाई 9 से 14 मिलीमीटर तक पहुंच जाती है। हृदय गति 120 से 160 बीट प्रति मिनट तक तेज हो जाती है। हृदय नली घूम गई है - एक महत्वपूर्ण कदम जो बाद में चार-कक्षीय विकास के लिए आवश्यक विषमता पैदा करता है।
नई संरचनाएँ दिखाई देती हैं। एमनियोटिक गुहा कोरियोनिक गुहा से अलग हो जाती है, जो तरल पदार्थ से भरी जगह बन जाती है जो गर्भावस्था के बाकी समय के लिए भ्रूण को घेरे रहेगी। इस पृथक्करण से पहले, भ्रूण एक छोटी सी जगह में तैरता है; इसके बाद, यह एमनियन के भीतर स्वतंत्र रूप से घूमता है। रॉम्बेंसफेलॉन - भ्रूणीय पश्चमस्तिष्क - सिर के पीछे एक सिस्टिक स्थान के रूप में दिखाई देता है। यह विकासशील मस्तिष्क का चौथा निलय है। 7 से 8 सप्ताह में इसकी उपस्थिति सामान्य होती है और इसे सिस्टिक असामान्यता समझने की भूल नहीं की जानी चाहिए।
गर्भनाल बनना शुरू हो जाती है। दो नाभि धमनियां और एक नस भ्रूण को विकासशील प्लेसेंटा से जोड़ती हैं। इस स्तर पर गर्भनाल धमनी का डॉपलर परीक्षण नहीं किया जाता है क्योंकि भ्रूण का परिसंचरण बहुत नाजुक होता है, और अनावश्यक ऊर्जा जोखिम से बचना चाहिए।
आकार ले रहा है: सप्ताह 8
8 सप्ताह में, भ्रूण का माप 16 से 22 मिलीमीटर होता है - लगभग एक रसभरी के आकार का। शब्द "भ्रूण" अभी भी लागू होता है; "भ्रूण" 10 सप्ताह से शुरू होता है। लेकिन अल्ट्रासाउंड पर उपस्थिति सात दिनों में नाटकीय रूप से बदल गई है।
अंग की कलियाँ जो 7 सप्ताह में मुश्किल से दिखाई देती थीं, अब लंबी हो गई हैं। ऊपरी अंग की कलियाँ एक चप्पू का आकार दिखाती हैं जो हाथ बन जाएगी। निचले अंगों की कलियाँ विकास में थोड़ी पीछे हैं। सिर अनुपातहीन रूप से बड़ा है, जो कुल लंबाई का लगभग आधा हिस्सा घेरता है। चेहरा बनना शुरू हो जाता है: लेंस प्लेकोड, जो आंखें बन जाएंगे, छोटे काले धब्बों के रूप में दिखाई देते हैं। मैक्सिलरी और मैंडिबुलर प्रक्रियाएं जो ऊपरी और निचले जबड़े में जुड़ जाएंगी, दिखाई देती हैं।
मध्य आंत हर्नियेशन गर्भनाल के आधार में प्रवेश करती है। यह शारीरिक आंत हर्नियेशन है, जो 8 से 10 सप्ताह में एक सामान्य घटना है। तेजी से बढ़ती आंत को समायोजित करने के लिए पेट की गुहा बहुत धीमी गति से बढ़ती है, इसलिए आंत अस्थायी रूप से शरीर के बाहर विकसित होती है। यह 12वें सप्ताह तक वापस लौट आता है और अपनी अंतिम स्थिति में आ जाता है। 8वें सप्ताह में हर्नियेशन दिखना सामान्य है। 12 सप्ताह के बाद इसे देखना ऑम्फैलोसेले का संकेत हो सकता है।
इस चरण में हृदय गति चरम पर होती है, अक्सर 170 से 180 बीट प्रति मिनट तक पहुंच जाती है। हृदय संबंधी गतिविधि 8 सप्ताह तक पेट के अल्ट्रासाउंड पर आसानी से दिखाई देनी चाहिए, हालांकि ट्रांसवजाइनल इमेजिंग अभी भी बेहतर विवरण प्रदान करती है।
जो अभी तक नहीं देखा जा सका
प्रारंभिक अल्ट्रासाउंड की सीमाओं को समझना उतना ही महत्वपूर्ण है जितना यह जानना कि यह क्या दिखाता है। 5 से 8 सप्ताह में, निम्नलिखित का आकलन नहीं किया जा सकता:
- भ्रूण की शारीरिक रचना विस्तार से। हृदय के चार कक्ष, कॉर्पस कैलोसम, डायाफ्राम और उंगलियां मूल्यांकन करने के लिए पर्याप्त रूप से अच्छी तरह से नहीं बनी हैं। विस्तृत एनाटॉमी स्कैन 18 से 22 सप्ताह तक प्रतीक्षा करते हैं।
- भ्रूण लिंग। लगभग 11 सप्ताह तक नर और मादा भ्रूण में बाहरी जननांग समान होते हैं। 12 सप्ताह से पहले लिंग निर्धारण का कोई भी दावा जननांग ट्यूबरकल के कोण पर आधारित अटकलें हैं, जो सीमित सटीकता वाली एक विधि है।
- क्रोमोसोमल असामान्यताएं। न्यूकल ट्रांसलूसेंसी माप के लिए 11 से 13 सप्ताह और 6 दिनों के अनुरूप 45 से 84 मिलीमीटर की क्राउन-रंप लंबाई की आवश्यकता होती है। प्रारंभिक अल्ट्रासाउंड पहली तिमाही की स्क्रीनिंग की जगह नहीं ले सकता।
- प्लेसेंटल फ़ंक्शन। प्लेसेंटा गर्भकालीन थैली की दीवार के मोटे क्षेत्र के रूप में दिखाई देता है, लेकिन गर्भाशय ग्रीवा के सापेक्ष इसकी दक्षता और स्थिति बाद तक निर्धारित नहीं की जा सकती है। 8वें सप्ताह में निचली नाल का होना निरर्थक है क्योंकि निचला गर्भाशय खंड नहीं बना है।
सारांश: सप्ताह दर सप्ताह क्या उम्मीद करें
- सप्ताह 5. गर्भकालीन थैली दिखाई देती है, 2-4 मिमी. सप्ताह के अंत तक जर्दी की थैली दिखाई देने लगती है। अभी तक कोई भ्रूण नहीं. डबल डेसीडुअल सैक साइन अंतर्गर्भाशयी स्थान की पुष्टि करता है।
- सप्ताह 6. भ्रूण प्रकट होता है, 2-4 मिमी. हृदय गतिविधि शुरू होती है, 90-110 बीपीएम। यदि भ्रूण ≥7 मिमी के साथ दिल की धड़कन नहीं है, तो गर्भपात का निदान किया जाता है।
- सप्ताह 7. भ्रूण 9-14 मिमी. हृदय गति 120-160 बीपीएम। रोम्बेंसफेलॉन दिखाई दे रहा है। एम्नियोटिक गुहा अलग हो जाती है। अंगों की कलियाँ उभर आती हैं।
- सप्ताह 8. भ्रूण 16-22 मिमी. हृदय गति 170-180 बीपीएम पर चरम पर होती है। शारीरिक आंत हर्नियेशन प्रकट होता है। लेंस प्लेकोड और जबड़े की प्रक्रियाएँ दिखाई देती हैं। अंग कलियाँ चप्पू के आकार की।
अल्ट्रासाउंड से गर्भावस्था का पता लगाना
6 से 12 सप्ताह के बीच मापी गई क्राउन-रंप लंबाई गर्भावस्था की तारीख तय करने का सबसे सटीक तरीका है। त्रुटि की संभावना ±3 से 5 दिन है। 12 सप्ताह के बाद, सिर की परिधि और फीमर की लंबाई के आधार पर डेटिंग कम सटीक हो जाती है क्योंकि विकास में व्यक्तिगत भिन्नता बढ़ जाती है। यदि अल्ट्रासाउंड की तारीख अंतिम मासिक धर्म की तारीख से 9 सप्ताह से पहले 5 दिन से अधिक भिन्न होती है, तो अल्ट्रासाउंड की तारीख को प्राथमिकता दी जाती है। यदि 9 और 14 सप्ताह के बीच 7 दिन से अधिक का अंतर है, तो अल्ट्रासाउंड की तारीख भी मान्य होती है।
इन विट्रो निषेचन के माध्यम से गर्भधारण में, गर्भकालीन आयु की गणना भ्रूण स्थानांतरण तिथि से की जाती है, न कि अंतिम मासिक धर्म से। 1 जनवरी को 5 दिन का ब्लास्टोसिस्ट स्थानांतरण स्थानांतरण के दिन 2 सप्ताह और 5 दिन की गर्भकालीन आयु से मेल खाता है। सूत्र है दिन-3 भ्रूण के लिए स्थानांतरण तिथि प्लस 14 दिन, या दिन-5 ब्लास्टोसिस्ट के लिए स्थानांतरण तिथि प्लस 19 दिन।
जब स्कैन प्रश्न उठाता है
प्रारंभिक अल्ट्रासाउंड कभी-कभी ऐसे निष्कर्ष निकालता है जो निदान के बजाय अनिर्णायक होते हैं। 5 सप्ताह में जर्दी थैली के बिना एक थैली बस बहुत जल्दी हो सकती है। 6 सप्ताह में धीमी हृदय गति एक सप्ताह बाद सामान्य हो सकती है। थैली के आकार और मुकुट-दुम की लंबाई के बीच विसंगति का समाधान हो सकता है। बहुत जल्दी होने वाली गर्भावस्था और विफल होने वाली गर्भावस्था में अंतर करने का एकमात्र तरीका 7 से 10 दिन बाद की क्रमबद्ध स्कैनिंग है।
दिशानिर्देश सावधानी पर जोर देते हैं। प्रसूति और स्त्री रोग में अल्ट्रासाउंड की इंटरनेशनल सोसायटी की सिफारिश है कि प्रारंभिक गर्भावस्था विफलता का निदान केवल तभी किया जाना चाहिए जब सख्त मानदंड पूरे हों: भ्रूण के बिना औसत थैली व्यास ≥25 मिमी, या हृदय गतिविधि के बिना भ्रूण ≥7 मिमी। इन सीमाओं से कम होने पर अनुवर्ती कार्रवाई अनिवार्य है।
प्रारंभिक गर्भावस्था का अल्ट्रासाउंड शरीर रचना विज्ञान का एक उपकरण है, भविष्यवाणी नहीं। यह 5, 6, 7, और 8 सप्ताह में जो दिखाता है वह विकास की वास्तुकला है - संरचनाएं जो गर्भावस्था को जारी रखने के लिए क्रम में दिखाई देनी चाहिए। प्रत्येक सप्ताह एक विशिष्ट प्रश्न का उत्तर देता है, और प्रत्येक उत्तर अनिश्चितता को कम करता है। एक पूरी तस्वीर बनाने में समय लगता है।