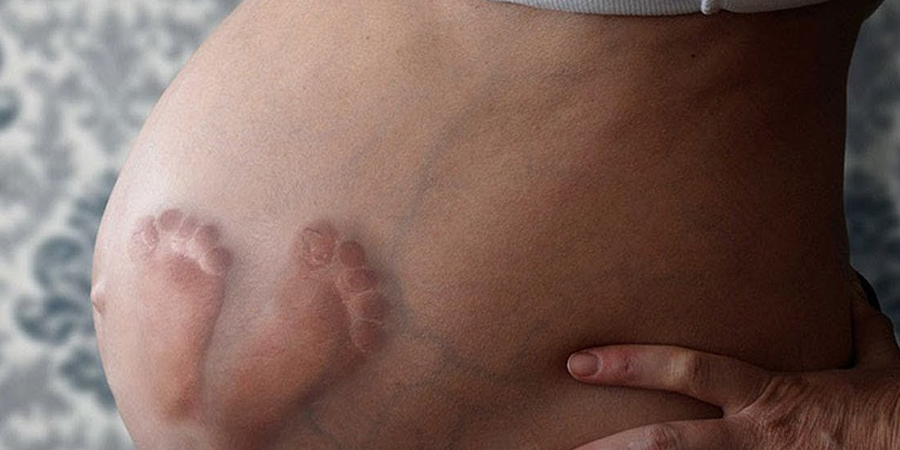
胎動は、胎児と外界との間の最初の直接コミュニケーションです。一言も話す前、目が開く前に、胎児は動きます。そして、その動きは、発達中の神経系に書き込まれたスクリプトに従います。これらの動きを数えて解釈することは民間の習慣ではありません。これは数十年にわたる研究を背景とした臨床ツールであり、妊娠第 3 期の胎児の健康状態を評価するために使用されます。
運動が始まる時期: 妊娠第 1 期
胎児は母親がそれを感じるずっと前に動き始めます。妊娠7〜8週目に、最初の自発的な動きが現れます。これらはキックではありません。それは、全身運動と呼ばれる体幹と首のゆっくりとした、のたうつような動きです。手足は存在しますが、動きはまだ腕や脚に分離されていません。この段階での胚の長さは 16 ~ 22 ミリメートルです。
生後 9 ~ 10 週間になると、パターンが変わります。全体的な動きはより複雑になります。胎児は背骨を曲げたり伸ばしたり、頭を回転させたり、四肢すべてを動かしたりします。驚愕反応が現れます。突然の大きな音や母体の腹部への圧力により、手足が急速に伸展することがあります。しゃっくりは 9 週目あたりから始まります。横隔膜の反復的なリズミカルな収縮で、妊娠期間中、さらには出産後も断続的に続きます。
生後 12 ~ 14 週までに、超音波検査で手足の動きが孤立して見えるようになります。胎児は顔に手を当て、顎を開いたり閉じたり、羊水を飲み込みます。呼吸運動が始まります。横隔膜と胸壁が浅く不規則に収縮し、液体を肺の内外に移動させます。妊娠が進むにつれて、これらの呼吸動作の頻度が増加し、より組織化されます。子宮内では呼吸の目的はありませんが、外での生活に備えて呼吸筋を調整します。
12 週目の母親はこれらを何も感じません。胎児が小さすぎ、胎児の大きさに比べて羊水の量が大きすぎ、子宮壁が厚すぎて動きが腹部表面に伝わりません。
速くなる: 動きが感じられるとき
急速化とは、胎動を最初に知覚することを表す用語です。初産婦の場合、通常、妊娠 18 週から 20 週の間に起こります。以前に妊娠したことのある女性の場合、早ければ16週目で発症する可能性があります。この違いは部分的には解剖学的であり、すでに伸びている子宮は動きをより容易に感知します。また、部分的には学習によるもので、経験豊富な母親はより早く感覚を認識します。
最初の動きは、はためき、泡、または小魚が泳いでいるような感覚としてよく説明されます。それらは腸内ガスと間違われるほど微妙です。胎児が成長するにつれて、キック、ロール、ジャブなどの個別の感覚が紛れもないものになります。タイミングの変動は、いくつかの要因によって異なります。
- 胎盤の位置。 前方胎盤 (子宮の前壁に付着している胎盤) は、胎児の動きを緩衝します。前方胎盤を持つ女性は、後方胎盤を持つ女性よりも胎動を遅く感じ、はっきりと感じられないことがよくあります。
- 母親の身体習慣。 BMI が高いと、動きの認識が遅れる可能性がありますが、その影響は控えめです。
- 胎児の姿勢。 胎児が母体の脊椎を向いていると、蹴りの方向が腹壁ではなく臓器に向かうため、蹴りを感じにくくなります。
- 羊水量。 羊水過多 (過剰な羊水) により、動きの感覚が鈍くなります。羊水過少症(水分が少なすぎると、動きは鋭くなりますが、制限される可能性があります)。
1 日の移動パターン
胎児は継続的に動き続けるわけではありません。彼らの睡眠覚醒サイクルは約 20 ~ 24 週間で現れます。完全な睡眠サイクルは 40 ~ 60 分間続き、その間の動きは最小限に抑えられます。覚醒期間は 20 ~ 40 分間続き、活発な動きが特徴です。妊娠が進むにつれて、周期はより組織化されていきます。妊娠第 3 半期までに、胎児は時間の約 30% を活動的な睡眠に費やし、55% を静かな睡眠に費やし、15% を覚醒します。
胎児の動きは概日リズムに従います。活動のピークは夕方から夜にかけて、およそ午後 9 時から午後 9 時までの間です。このパターンは、胎盤を通過する母親のコルチゾールとメラトニン、または視交叉上核で発達している胎児自身の概日時計によって駆動される可能性があります。日中の母親の活動は胎児を揺さぶり、睡眠を促進する可能性があります。夜、母親がじっと横になっていると、胎児はより活発になることがよくあります。
母体の血糖も運動に影響を与えます。食事、特に炭水化物の多い食事は母体の血糖値を上昇させます。グルコースは胎盤を通過し、その後 1 ~ 2 時間にわたって胎児の活動が増加します。これは、キックを数える前にジュースを飲むという一般的なアドバイスの根拠です。これにより、胎児の活動期間が促進され、数を数えやすくなります。
「胎動の減少は診断ではありません。それは信号です。そして、医学におけるすべての信号と同様に、それは安心させることではなく調査を必要とします。」 — アレクサンダー・ヒーゼル博士、マンチェスター大学産科教授
キックカウント: 方法と証拠
キックカウントは、胎児の動きを体系的に記録して、健康状態を評価します。理論的根拠は簡単です。胎児が窮地に陥ると、酸素を節約するために動きが減少します。この減少は、死産などの悲惨な出来事の 24 ~ 48 時間前に起こることがよくあります。窓が狭いです。カウンティングは、介入できるほど早期に減少を把握することを目的としています。
主に 2 つの方法があります:
- カーディフ カウント 10。 母親は、10 個の異なる動きを感じるのにかかる時間を記録します。彼女は毎日同じ時刻、通常は胎児が自然に活動する夕方に数え始めます。通常の範囲は 2 時間未満です。 2 時間以内に 10 回の動きが感じられない場合は、すぐに医療提供者に連絡します。一部のガイドラインでは 12 時間のカットオフを使用しています。重要なのは一貫性です。同じ時間、同じ位置で数を数え、個人の基準とは異なる結果に基づいて行動することです。
- サドフスキー法。 母親は 1 日 3 回、食後 30 分間の動きを数えます。各セッションで 4 つ以上の動きがあれば、安心感が得られると考えられます。 4 つ未満の場合は、さらなる監視が必要になります。この方法では、カウントを食後の血糖値の上昇と結び付け、活動的な月経の可能性を高めます。
正式なキックカウントの証拠については議論が続いています。 2013年のコクランレビューでは、死産率を下げるためにユニバーサルキックカウントを推奨するには不十分な証拠が見つかりました。 3万人以上の女性を対象とした2018年のノルウェーのランダム化対照試験では、蹴りを数えた女性と数えなかった女性の間で死産率に差は見られなかったが、この研究では、動きの低下を訴えた女性は早期に介入を受け、有害な転帰を起こす女性の方が少ないことも判明した。米国産科婦人科学会と英国王立産婦人科医会はいずれも、女性に正常な胎動パターンについて教育し、正式に数えているかどうかに関係なく、減少があれば報告するよう指導することを推奨しています。
通常の移動回数はどれくらいですか
世界共通の番号はありません。平均的な胎児は活動期に 1 時間に 30 ~ 50 回動きますが、その範囲は広いです。一部の胎児は他の胎児よりも常に活動的です。静かな日の後に活動的な日が続く人もいます。個人間の比較よりも、個人内のパターンの方が重要です。
異常なのは、持続的な減少です。オーストラリアの死産センター・オブ・リサーチ・エクセレンスは、胎動の減少を「胎動の通常のパターンが大幅に減少していると母親が認識すること」と定義しています。母親が参考人です。 1 日の中で胎児の動きが通常より少ないことに気付いた場合、それは、たとえ 2 時間未満で 10 回の動きを数えたとしても、評価を求める理由になります。
超音波とリアルタイム観察を使用した研究により、正常とは何かについての客観的なデータが得られます。
- 手足の単独動作は、妊娠後期に 1 時間あたり 20 ~ 30 回発生します。
- 体幹の回転やストレッチなどの一般的な体の動きは、1 時間に 5 ~ 10 回行われます。
- 呼吸運動は、活動期には 1 分間に 30 ~ 60 回、集中的に発生します。
- しゃっくりは 1 日に 1 ~ 6 回発生し、各エピソードが 1 ~ 10 分間続きます。しゃっくりは、横隔神経と横隔膜が正常に機能していることを示します。
動きが低下した場合: 原因と対応
胎動の減少には鑑別診断が必要です。最も一般的な原因は良性です。胎児が長時間の睡眠サイクルに入ったか、母親が活動していて動きに気づかなかったかです。ただし、重大な原因を除外する必要があります。
- 胎盤機能不全。 胎盤が十分な酸素と栄養素を供給できません。胎児は動きを減らすことでエネルギーを節約します。これが、動きの減少と死産を結び付けるメカニズムです。胎盤機能不全は、胎盤早期剥離による急性の場合もあれば、子癇前症や子宮内発育制限などの症状による慢性的な場合もあります。
- 羊水過少 羊水が少ないと、胎児の動きが直接制限されます。原因としては、破水、胎盤機能不全、胎児の腎異常などが考えられます。
- 臍帯の圧迫。 臍帯または本当の結び目により、血流が断続的に減少し、一時的な動きの低下が引き起こされる可能性があります。
- 胎児貧血。 パルボウイルス B19 感染や同種免疫などの状態では、胎児ヘモグロビンが低下し、酸素供給が減少します。
- 母親の薬物療法。 オピオイド、ベンゾジアゼピン、硫酸マグネシウムはいずれも胎児の動きを抑制します。
動きの減少の評価には、胎児の心拍数と動きに応じた心拍数の変動を記録するノンストレス テストや、多くの場合羊水量と胎児の発育を測定するための超音波検査が含まれます。これらが安心できれば、翌週の死産のリスクは低くなります。それらが安心できない場合は、在胎週数に応じて出産が指示される場合があります。
妊娠後期: 動きは変化しますが、止めてはいけません
妊娠が正期に近づくにつれて、動きの性質が変化します。 36週から40週になると、胎児は子宮腔の大部分を占めます。羊水の量は胎児の大きさに比べて減少します。大きく広範囲にわたる動きは、肘や足で子宮壁を押す、肩を回す、ストレッチするなど、より小さく、より抑制された動きに置き換えられます。感覚はキックからモジモジへと移ります。知覚される動きの頻度はわずかに減少するかもしれませんが、超音波によって測定される胎児の活動の総量は減少しません。たとえ正期産であっても、頻度が大幅に低下することは決して普通のことではありません。
労働自体は静かな期間ではありません。胎児は、陣痛中、陣痛間、いきみの際に動きます。分娩中の継続的な胎児モニタリングにより、心拍数と動きの両方が間接的に追跡されます。分娩中に完全に動きが止まった胎児は仮死状態にある胎児であり、この所見は出産が早まる兆候の 1 つです。
胎児の動きは、機能的な神経系の出力です。筋肉は脊髄から信号を受け取り、脊髄は脳幹および上位中枢からの入力を受け取ります。胎児が動くためには、無傷の運動経路、機能する神経筋接合部、適切な酸素供給、および十分な代謝基質が必要です。これらのいずれかが失敗すると、動きが減少します。動きが減少しても、それは観察されるべき症状ではありません。対処すべき症状です。毎回です。