妊娠の最初の 8 週間では、超音波検査でいくつかの質問に答えられます。妊娠は子宮内にあるのでしょうか?胚は 1 つ以上ありますか?心臓は動いていますか?答えは、ほぼ時間ごとに胚の発育に対応する予測可能な順序で展開されます。毎週何が表示されるべきかを理解することは、スキャンで何が表示され、何がまだ表示できないかを解釈するのに役立ちます。
初期の超音波検査が存在する理由
妊娠初期の超音波検査は、経膣トランスデューサーの導入により 1980 年代に臨床的に有用になりました。より高い周波数と骨盤構造への接近により、腹部プローブでは達成できなかった分解能が可能になりました。現在、経膣スキャンは 10 週未満の妊娠の標準となっています。 2 ミリメートルほどの小さな構造を視覚化します。
12 週以前のスキャンの適応には、子宮内の位置の確認、妊娠の年代測定、出血や痛みの調査、流産や子宮外妊娠の病歴のある患者の生存可能性の評価などが含まれます。生殖補助医療では、胚移植の正確な日付がわかっているため、初期の超音波検査が日常的に行われ、発育を正確に追跡することが可能になります。
胎嚢: 5 週目
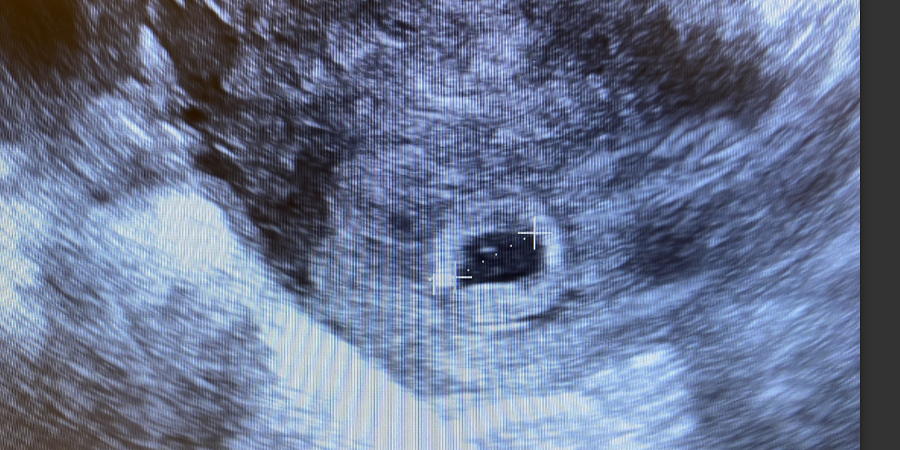
最終月経の初日から数えて 5 週間目、つまり受胎後およそ 21 日後、胎嚢が見えるようになります。それは、肥厚した子宮内膜内に液体で満たされた小さな黒い円として現れます。この段階での嚢の平均直径は 2 ~ 4 ミリメートルです。その存在は子宮内妊娠を裏付け、ほとんどの場合、子宮外妊娠の可能性を排除しますが、場合によっては偽嚢が本物を模倣している場合もあります。
嚢は胚盤胞腔から形成され、エコー源性組織の二重の輪、つまり脱落膜被膜と脱落膜頭頂膜で囲まれています。この二重脱落膜嚢徴候は、子宮内妊娠の信頼できるマーカーです。その欠如により、異所性妊娠に関連する仮性嚢の疑いが生じます。
5 週半までに、卵黄嚢が胎嚢の中に現れるはずです。これは小さな白い円のように見え、通常は直径 3 ~ 6 ミリメートルです。卵黄嚢は、胎盤が発達する前に胎児に栄養を提供し、血球形成の最初の場所です。その存在は妊娠が進行していることを確認します。胎嚢の平均直径が 20 ミリメートルに達し、卵黄嚢が確認できない場合、妊娠はおそらく不可能です。胎芽がなくても嚢が 25 ミリメートルを超えている場合、不胎妊娠と診断されます。
「早期の超音波検査は安心させるためのものではありません。解剖学的証拠を収集するためのものです。毎週、特定の質問が行われます。答えは目に見えるか見えないかです。」 — ベリル・ベナセラフ博士、ハーバード大学医学部放射線診断医
胚の出現: 6 週目
6 週目には、胚が見えるようになります。卵黄嚢の一方の極に位置し、頭頂部から臀部までの長さは 2 ~ 4 ミリメートルです。この段階の胎児は直線かわずかに湾曲しており、手足や顔、目に見える器官はありません。ただし、その中央では画面がちらつきます。
心臓の活動は 5.5 ~ 6.5 週の間に始まります。この時点では心臓は単純な管であり、まだ 4 つの部屋に折りたたまれていません。原始心房のペースメーカー細胞が自発的な電気インパルスを生成するため、拍動します。通常、6 週間の心拍数は 90 ~ 110 拍/分です。この段階で心拍数が 90 を下回ると、流産のリスクが高くなります。レートが 100 を超えると安心です。
経膣超音波検査は、胎児の長さが 2 ~ 4 ミリメートルに達すると心臓の活動を検出します。 5ミリメートルの胎児に目に見える心拍がない場合、超音波放射線科医協会のガイドラインでは、胎児死亡を診断する前に1週間以内に追跡スキャンを行うことを推奨しています。胎児の大きさが 7 ミリメートル以上で心臓の活動がない場合、流産と確定診断されます。
急速な成長: 7 週目
7 週目では、胚は 6 週目に比べて 2 倍の大きさになります。頭臀部の長さは 9 ~ 14 ミリメートルに達します。心拍数は毎分 120 ~ 160 拍に加速します。心臓の管がループしています。これは、後の 4 腔の発達に必要な非対称性を生み出す重要なステップです。
新しい構造が表示されます。羊膜腔は絨毛膜腔から分離され、妊娠の残りの間胎児を取り囲む液体で満たされた空間になります。この分離が行われる前、胚は狭い空間に浮かんでいます。その後、羊膜内を自由に動きます。菱脳(胎児の後脳)は、後頭部に嚢胞状の空間として見えるようになります。これは、発達中の脳の第 4 脳室です。 7~8 週目ではその外観は正常であり、嚢胞性異常と間違われるべきではありません。
へその緒が形成され始めます。 2 つの臍動脈と 1 つの静脈が胎児を発育中の胎盤に接続します。胎児の循環は非常に脆弱であり、不必要なエネルギーへの曝露は避けるべきであるため、臍帯動脈のドップラー検査はこの段階では実行されません。
形を整える: 8 週目
生後 8 週間の胎芽の大きさは 16 ~ 22 ミリメートルで、ラズベリーとほぼ同じ大きさです。 「胚」という用語は今でも適用されます。 「胎児」は10週目から始まります。しかし、超音波検査での見た目は 7 日間で劇的に変化しました。
7 週目にはほとんど見えなかった手足の芽が伸びてきました。上肢の芽は手となるパドル状を示します。下肢の芽の発達が若干遅れています。頭部は不釣り合いに大きく、全長のほぼ半分を占めます。顔が形成され始めます。目となるレンズのプラコードが小さな黒い斑点として現れます。上顎と下顎に融合する上顎突起と下顎突起が表示されます。
中腸がへその緒の根元にヘルニアを起こします。これは生理的腸ヘルニアであり、8~10週目には通常の現象です。腹腔の成長は急速に伸びる腸に対応するには遅すぎるため、腸は一時的に体外で発達します。 12 週までに元に戻り、最終位置に回転します。8 週でヘルニアが見られるのは正常です。 12 週間後にこれが見られる場合は、臍ヘルニアを示している可能性があります。
心拍数はこの段階でピークに達し、多くの場合 170 ~ 180 拍/分に達します。心臓の活動は 8 週間までに経腹超音波検査で容易に確認できるようになりますが、経膣画像の方がより詳細な情報が得られます。
まだ見えていないもの
初期の超音波検査の限界を理解することは、超音波検査で何が分かるかを知ることと同じくらい重要です。 5 ~ 8 週間では、次のことは評価できません:
- 胎児の詳細な解剖学。 心臓の 4 つの部屋、脳梁、横隔膜、指は評価できるほど十分に形成されていません。詳細な解剖学的スキャンは 18~22 週間まで待ちます。
- 胎児の性別。 胎児の外性器は、約 11 週までは男性と女性で同一です。生後 12 週間以前に性別が判明したという主張は、生殖結節の角度に基づく推測であり、精度が限られた方法です。
- 染色体異常。 項部の透明度の測定には、頭臀部の長さ 45 ~ 84 ミリメートルが必要で、これは 11 ~ 13 週と 6 日に相当します。早期の超音波検査は妊娠初期のスクリーニングに代わるものではありません。
- 胎盤の機能。 胎盤は、胎嚢壁の肥厚した領域として表示されますが、その効率と子宮頸部に対する位置は後になるまで決定できません。子宮下部が形成されていないため、8 週目の低置胎盤は意味がありません。
概要: 週ごとに予想されること
- 第 5 週。 胎嚢が見える、2 ~ 4 mm。週の終わりまでに卵黄嚢が現れます。まだ胎芽はありません。二重の脱落膜徴候により、子宮内の位置が確認されます。
- 第 6 週。 2 ~ 4 mm の胚が出現します。心臓活動が始まり、90 ~ 110 bpm になります。胎児が 7 mm 以上で心拍がない場合、流産と診断されます。
- 第 7 週。 胎芽 9 ~ 14 mm。心拍数 120 ~ 160 bpm。菱脳が見えています。羊膜腔が分離します。手足の芽が出てきます。
- 第 8 週。 胚 16 ~ 22 mm。心拍数は 170 ~ 180 bpm でピークに達します。生理的腸ヘルニアが出現します。レンズのプラコードと顎の突起が見えます。手足の芽はパドル状です。
超音波検査で妊娠の日付を特定する
6 週間から 12 週間の間で測定される頭尻部の長さは、妊娠を推定する最も正確な方法です。誤差は±3~5日程度となります。 12 週間を過ぎると、成長の個人差が大きくなるため、頭囲と大腿骨の長さによる年代測定の精度が低くなります。超音波検査日が最終月経日と 9 週間前の 5 日以上異なる場合は、超音波検査日が優先されます。 9 週目と 14 週目の間で 7 日以上の差がある場合は、超音波検査の日付も優先されます。
体外受精で妊娠した場合、在胎週数は最終月経期間ではなく、胚移植日から計算されます。 1 月 1 日の 5 日目の胚盤胞移植は、移植日の在胎期間 2 週間と 5 日に相当します。計算式は、3 日目の胚の場合は移植日 + 14 日、5 日目の胚盤胞の場合は移植日 + 19 日です。
スキャンで疑問が生じた場合
初期の超音波検査では、診断ではなく決定的な所見が得られない場合があります。 5週目に卵黄嚢がない場合は、単に早すぎる可能性があります。 6 週間で心拍数が低下しても、1 週間後には正常になる可能性があります。嚢のサイズと頭臀部の長さの間の不一致が解消される可能性があります。早すぎる妊娠と失敗した妊娠を区別する唯一の方法は、7 ~ 10 日後の連続スキャンです。
ガイドラインでは注意が強調されています。国際産婦人科超音波学会は、胎芽のない平均嚢径 25 mm 以上、または心臓活動のない胎芽 7 mm 以上という厳しい基準が満たされた場合にのみ、早期妊娠不全の診断を下すことを推奨しています。これらのしきい値を下回る場合は、フォローアップが義務付けられます。
妊娠初期の超音波検査は解剖学のツールであり、予言ではありません。 5、6、7、8週目に示されるのは、発達の構造、つまり妊娠を継続するために順番に現れなければならない構造です。毎週特定の質問に回答し、回答するたびに不確実性が狭まります。全体像を把握するには時間がかかります。