W pierwszych ośmiu tygodniach ciąży badanie USG odpowiada na krótką listę pytań. Czy ciąża odbywa się w macicy? Czy jest jeden zarodek czy więcej? Czy serce bije? Odpowiedzi ujawniają się w przewidywalnej sekwencji, która odpowiada rozwojowi embrionalnemu niemal godzina po godzinie. Zrozumienie, co powinno być widoczne w każdym tygodniu, pomaga zinterpretować to, co pokazuje skan, a czego jeszcze nie może pokazać.
Dlaczego w ogóle istnieje wczesne USG
USG na wczesnym etapie ciąży stało się przydatne klinicznie w latach 80. XX wieku wraz z wprowadzeniem głowic przezpochwowych. Wyższa częstotliwość i bliższa odległość od struktur miednicy umożliwiły uzyskanie rozdzielczości, której nie były w stanie osiągnąć sondy brzuszne. Obecnie badanie przezpochwowe jest standardem w przypadku ciąż poniżej 10 tygodnia. Wizualizuje struktury o wielkości zaledwie 2 milimetrów.
Wskazania do wykonania badania przed 12. tygodniem obejmują potwierdzenie lokalizacji wewnątrzmacicznej, ustalenie daty ciąży, zbadanie krwawienia lub bólu oraz ocenę żywotności u pacjentek, które przebyły poronienie lub ciążę pozamaciczną. W przypadku rozrodu wspomaganego wczesne badanie USG jest rutyną, ponieważ znana jest dokładna data transferu zarodka, co umożliwia precyzyjne śledzenie rozwoju.
Pęcherz ciążowy: tydzień 5
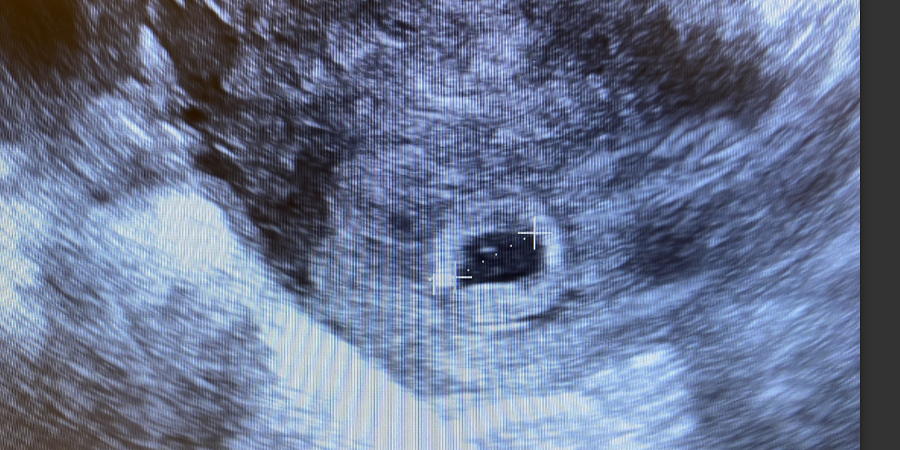
W 5 tygodniu – licząc od pierwszego dnia ostatniej miesiączki, czyli mniej więcej 21 dni po zapłodnieniu – widoczny staje się pęcherzyk ciążowy. Pojawia się jako małe, czarne, wypełnione płynem kółko w pogrubionym endometrium. Na tym etapie worek ma średnią średnicę od 2 do 4 milimetrów. Jego obecność potwierdza ciążę wewnątrzmaciczną i w większości przypadków wyklucza ciążę pozamaciczną, chociaż worek rzekomy może czasami imitować prawdziwy.
Worek tworzy się z jamy blastocysty i jest otoczony podwójnym pierścieniem tkanki echogenicznej — doczesnowym i doczesnowym. Ten znak podwójnego worka doczesnego jest wiarygodnym markerem ciąży wewnątrzmacicznej. Jego brak budzi podejrzenie worka rzekomego związanego z ciążą pozamaciczną.
Do 5,5 tygodnia pęcherzyk żółtkowy powinien pojawić się w pęcherzyku ciążowym. Wygląda jak małe białe kółko, zwykle o średnicy od 3 do 6 milimetrów. Woreczek żółtkowy dostarcza zarodkowi składników odżywczych zanim rozwinie się łożysko i jest pierwszym miejscem tworzenia się krwinek. Jego obecność potwierdza, że ciąża się rozwija. Jeśli pęcherzyk ciążowy osiąga średnią średnicę 20 milimetrów bez widocznego pęcherzyka żółtkowego, ciąża prawdopodobnie nie jest możliwa. Jeśli pęcherzyk przekracza 25 milimetrów bez zarodka, diagnozuje się ciążę anembrionalną.
„Wczesne badanie USG nie polega na uspokojeniu. Chodzi o zebranie dowodów anatomicznych. Co tydzień zadawane jest konkretne pytanie. Odpowiedź jest widoczna lub nie”. — dr Beryl Benacerraf, radiolog diagnostyczny, Harvard Medical School
Pojawia się zarodek: tydzień 6
W 6 tygodniu zarodek staje się widoczny. Znajduje się na jednym biegunie woreczka żółtkowego i ma długość od korony do zadu od 2 do 4 milimetrów. Zarodek na tym etapie ma prostą lub lekko zakrzywioną linię – bez kończyn, bez twarzy, bez widocznych narządów. Jednak w jego środku na ekranie pojawia się migotanie.
Aktywność serca rozpoczyna się między 5,5 a 6,5 tygodniem. Serce jest w tym momencie prostą rurką, jeszcze nie złożoną na cztery komory. Bije, ponieważ komórki rozrusznika w prymitywnym przedsionku generują spontaniczne impulsy elektryczne. Częstotliwość wynosi zazwyczaj od 90 do 110 uderzeń na minutę po 6 tygodniach. Tętno poniżej 90 na tym etapie niesie ze sobą zwiększone ryzyko poronienia. Wskaźnik powyżej 100 uspokaja.
USG przezpochwowe wykrywa czynność serca, gdy zarodek osiąga długość od 2 do 4 milimetrów. Jeśli zarodek mierzący 5 milimetrów nie ma widocznego bicia serca, wytyczne Towarzystwa Radiologów w dziedzinie USG zalecają wykonanie kontrolnego badania na tydzień przed postawieniem diagnozy obumarcia zarodka. Jeśli zarodek mierzy 7 milimetrów lub więcej i nie wykazuje czynności serca, diagnoza poronienia jest ostateczna.
Szybki wzrost: tydzień 7
W 7. tygodniu zarodek podwaja swoją wielkość w porównaniu z 6. tygodniem. Długość korony i zadu osiąga od 9 do 14 milimetrów. Tętno przyspiesza do 120 do 160 uderzeń na minutę. Rurka serca zapętliła się – to krytyczny krok, który tworzy asymetrię niezbędną do późniejszego rozwoju czterokomorowego.
Pojawiają się nowe struktury. Jama owodni oddziela się od jamy kosmówkowej, stając się wypełnioną płynem przestrzenią, która będzie otaczać płód przez resztę ciąży. Przed tą separacją zarodek unosi się na małej przestrzeni; następnie porusza się swobodnie w owodni. Rombencefalon – embrionalny tyłomózgowie – staje się widoczny jako torbielowata przestrzeń z tyłu głowy. Jest to czwarta komora rozwijającego się mózgu. Jego wygląd jest normalny po 7–8 tygodniach i nie należy go mylić z nieprawidłowością torbielowatą.
Zaczyna się formować pępowina. Dwie tętnice pępowinowe i jedna żyła łączą zarodek z rozwijającym się łożyskiem. Na tym etapie nie wykonuje się badania dopplerowskiego tętnicy pępowinowej, ponieważ krążenie zarodka jest zbyt delikatne i należy unikać niepotrzebnego narażenia na energię.
Nabieramy kształtu: tydzień 8
W 8 tygodniu zarodek mierzy od 16 do 22 milimetrów – mniej więcej wielkości maliny. Termin „embrion” nadal obowiązuje; „płód” zaczyna się w 10 tygodniu. Ale wygląd na USG zmienił się dramatycznie w ciągu siedmiu dni.
Pąki kończyn, które po 7 tygodniach były ledwo widoczne, teraz się wydłużają. Pąki kończyn górnych mają kształt wiosła, które stanie się dłonią. Pąki kończyn dolnych są nieco opóźnione w rozwoju. Głowa jest nieproporcjonalnie duża, zajmuje prawie połowę całkowitej długości. Twarz zaczyna się formować: plamki na soczewce, które staną się oczami, wyglądają jak małe ciemne plamki. Widoczne są wyrostki szczękowe i żuchwowe, które łączą się w górną i dolną szczękę.
Jelito środkowe wpada w podstawę pępowiny. Jest to fizjologiczna przepuklina jelitowa, normalne zjawisko występujące między 8 a 10 tygodniem. Jama brzuszna rośnie zbyt wolno, aby pomieścić szybko wydłużające się jelito, więc jelito tymczasowo rozwija się poza ciałem. Wraca i obraca się do swojej ostatecznej pozycji w 12. tygodniu. Widzenie przepukliny w 8. tygodniu jest normalne. Widzenie go po 12 tygodniach może wskazywać na przepuklinę pępowinową.
Na tym etapie tętno osiąga szczyt, często osiągając 170–180 uderzeń na minutę. Aktywność serca powinna być łatwo widoczna w USG przezbrzusznym po 8 tygodniach, chociaż obrazowanie przezpochwowe nadal zapewnia większą szczegółowość.
Czego jeszcze nie widać
Zrozumienie ograniczeń wczesnego badania USG jest równie ważne, jak wiedza o tym, co ono pokazuje. W wieku od 5 do 8 tygodni nie można ocenić:
- Szczegółowa anatomia płodu. Cztery komory serca, ciało modzelowate, przepona i palce nie są uformowane na tyle dobrze, aby można je było ocenić. Szczegółowe skany anatomii należy poczekać do 18–22 tygodni.
- Płeć płodu. Zewnętrzne narządy płciowe są identyczne u zarodków męskich i żeńskich aż do około 11 tygodnia. Wszelkie twierdzenia dotyczące określenia płci przed 12 tygodniem są spekulacjami opartymi na kącie guzka narządów płciowych i są metodą o ograniczonej dokładności.
- Nieprawidłowości chromosomalne. Pomiar przezierności karku wymaga długości korony i zadu od 45 do 84 milimetrów, co odpowiada 11 do 13 tygodniom i 6 dniom. Wczesne USG nie może zastąpić badań przesiewowych w pierwszym trymestrze.
- Funkcja łożyska. Łożysko jest widoczne jako pogrubiony obszar ściany worka ciążowego, ale jego sprawność i położenie względem szyjki macicy można określić dopiero później. Nisko położone łożysko w 8 tygodniu nie ma znaczenia, ponieważ dolny odcinek macicy nie uformował się.
Podsumowanie: czego się spodziewać tydzień po tygodniu
- Tydzień 5. Widoczny pęcherzyk ciążowy, 2–4 mm. Pod koniec tygodnia pojawia się woreczek żółtkowy. Nie ma jeszcze zarodka. Podwójny znak worka doliczbowego potwierdza lokalizację wewnątrzmaciczną.
- Tydzień 6. Pojawia się zarodek o średnicy 2–4 mm. Rozpoczyna się czynność serca, 90–110 uderzeń na minutę. Jeśli zarodek ≥7 mm nie bije serca, rozpoznaje się poronienie.
- Tydzień 7. Zarodek 9–14 mm. Tętno 120–160 uderzeń na minutę. Widoczny rombencefalon. Jama owodniowa oddziela się. Pojawiają się zawiązki kończyn.
- Tydzień 8. Zarodek 16–22 mm. Tętno osiąga szczyt przy 170–180 uderzeń na minutę. Pojawia się fizjologiczna przepuklina jelita. Widoczne plamki soczewki i wyrostki szczękowe. Pąki kończyn w kształcie wiosła.
Datowanie ciąży za pomocą USG
Długość zadu mierzona między 6 a 12 tygodniem to najdokładniejsza metoda datowania ciąży. Margines błędu wynosi ± 3 do 5 dni. Po 12 tygodniach datowanie na podstawie obwodu głowy i długości kości udowej staje się mniej precyzyjne, ponieważ wzrasta indywidualne zróżnicowanie wzrostu. Jeżeli data USG różni się od daty ostatniej miesiączki o więcej niż 5 dni przed 9 tygodniem, pierwszeństwo ma data USG. Jeśli różnica między 9 a 14 tygodniem wynosi więcej niż 7 dni, decydująca jest również data badania USG.
W przypadku ciąż poczętych w wyniku zapłodnienia in vitro wiek ciążowy oblicza się na podstawie daty transferu zarodka, a nie ostatniej miesiączki. Transfer blastocysty w piątym dniu w dniu 1 stycznia odpowiada wiekowi ciążowemu wynoszącemu 2 tygodnie i 5 dni w dniu transferu. Wzór to data transferu plus 14 dni w przypadku zarodków w dniu 3 lub data transferu plus 19 dni w przypadku blastocyst w dniu 5.
Kiedy skanowanie rodzi pytania
Wczesne badanie USG czasami daje wyniki niejednoznaczne, a nie diagnostyczne. Woreczek bez pęcherzyka żółtkowego w 5 tygodniu może być po prostu za wcześnie. Wolne tętno po 6 tygodniach może normalizować się tydzień później. Rozbieżność między rozmiarem worka a długością korony i zadu może zostać rozwiązana. Jedynym sposobem na odróżnienie ciąży zbyt wczesnej od nieudanej jest seryjne badanie 7–10 dni później.
Wytyczne kładą nacisk na ostrożność. Międzynarodowe Towarzystwo Ultrasonografii Położnictwa i Ginekologii zaleca, aby rozpoznanie niepowodzenia ciąży na wczesnym etapie ciąży było ustalane jedynie po spełnieniu rygorystycznych kryteriów: średnia średnica pęcherzyka ≥25 mm bez zarodka lub zarodek ≥7 mm bez czynności serca. Wszystko poniżej tych progów wymaga dalszych działań.
USG na wczesnym etapie ciąży to narzędzie anatomii, a nie proroctwa. To, co pokazuje w 5, 6, 7 i 8 tygodniu, to architektura rozwoju – struktury, które muszą pojawić się po kolei, aby ciąża mogła trwać. Każdy tydzień odpowiada na konkretne pytanie, a każda odpowiedź zmniejsza niepewność. Pełny obraz wymaga czasu.